Tato témata z úrazové chirurgie jsem sepsal jako podklad pro přípravu na státnici z chirurgie. Jsou zpracována dle znění aktuálních státnicových otázek.
Materiál také může sloužit jako neoficiální literatura k přípravě na atestaci z chirurgie.
Text nad rámec znalostí ke státní zkoušce (dle mého názoru) je uveden kurzívou. Slouží k lepšímu pochopení uvedených faktů nebo nabízí více informací pro zájemce.
Práce vznikla na nekomerční bázi pro vzdělávací a akademické účely. Tedy bez nároku na finanční odměnu.
Vypracoval: MUDr. Aleš Paclík
Obrázková dokumentace je použita s laskavým svolením AO Foundation.
Kresba: Ostatní obrázky jsou dílem MUDr. Evy Šimůnkové a MUDr. Aleše Paclíka
Editor: MUDr. Kristian Chrz
Pár faktů na začátek:
80% pacientů se zlomeninou proximálního femuru je starších 70 let. 3x častěji jsou postiženy ženy. Významným rizikovým faktorem vedle věku je osteoporóza. V drtivé většině případů se tedy jedná o zlomeniny patologické.
Při delší poúrazové imobilizaci hrozí komplikace: hypostatická pneumonie, trombóza s případnou embolií, uroinfekce, dekubity. Při odkladu operace > 48 hodin od úrazu se prokazatelně zvyšuje měsíční i roční smrtnost (z důvodu snížení energetických rezerv či úpadku do hlubšího deliria). I tak je průměrná roční smrtnost 30%. A jen 30% zahojených dosáhne své původní fyzické zdatnosti. Dle výše uvedeného se dá hovořit o vitální indikaci k operaci.
Stejně tak je pochopitelné, že problém fraktur proximálního femuru má i významnou socio-ekonomickou dimenzi.
Důležitou součástí prevence další fraktury je náležitá léčba osteoporózy.
Anatomicky dělíme zlomeniny proximálního femuru na:
- zlomeniny hlavice
- zlomeniny krčku
- zlomeniny trochanterického masivu (nejčastější)
- zlomeniny subtrochanterické
33.1. Zlomeniny hlavice femuru
Mechanismus úrazu: nejčastěji střižným mechanismem při vysokoenergetickém nárazu např. při nárazu končetiny na palubní desku auta (osa pata-koleno-kyčel)
Klasifikace: viz kapitola 2. Dle Pipkina rozlišujeme 4 typy. Dle AO se jedná o intraartikulární zlomeninu značenou 31-C.
Diagnostika:
- klinika: zevní rotace bývá čistě z důvodu antalgického držení; zkrácení končetiny jen při současné luxaci
- RTG prokáže bezpečně jen dislokované zlomeniny
- CT je potřeba prakticky vždy k potvrzení diagnózy a určení klasifikace
Léčba: cílem je obnovit kongruenci hlavice a v případě luxace kyčle je nutné repozici provést akutně. Snížíme tak riziko vzniku avaskulární nekrózy (AVN) hlavice.
- konzervativně: jen nedislokované fraktury 1. Pipkinova typu.
- odlehčení končetiny na 6 týdnů
- operačně:
- Pipkin 1: exstirpace menšího fragmentu; osteosyntéza většího fragmentu zanořenými/vstřebatelnými šroubky
- Pipkin 2: anatomická repozice + syntéza
- Pipkin 3 a 4: u mladých pacientů pokus o syntézu, u starších náhrada kyčle
33.2. Zlomeniny krčku femuru
Mechanismus úrazu: většinou prostý pád na bok.
Klasifikace: (dle AO 31-B)
- Anatomická:
- intrakapsulární: vyšší riziko AVN hlavice (poranění cévního zásobení/tamponáda intrakapsulárním hematomem; vyvine se většinou do jednoho roku)
- subkapitální (Obr. 1)
- mediocervikální (Obr. 2)
- extrakapsulární
- bazicervikální (Obr. 3)
- intrakapsulární: vyšší riziko AVN hlavice (poranění cévního zásobení/tamponáda intrakapsulárním hematomem; vyvine se většinou do jednoho roku)
- Biologicko-prognostická dle Gardena: viz kapitola 2.
- Biomechanická dle Pauwelse: viz kapitola 2.
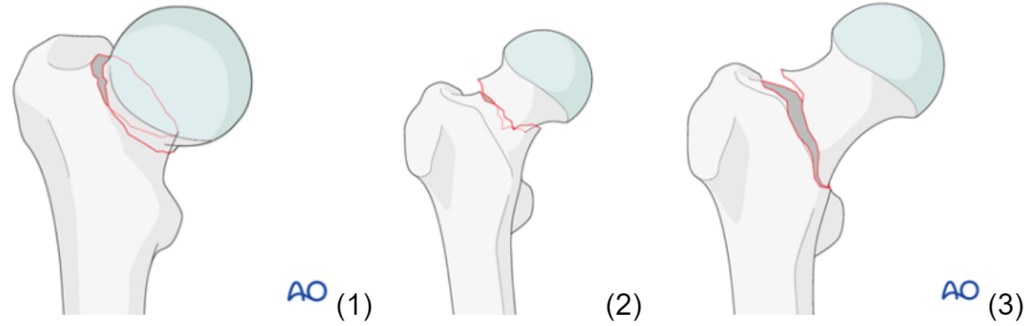
Diagnostika:
- Klinika: zkrácení a zevní rotace končetiny tahem gluteálních svalů za velký trochanter; u nedislokovaných fraktur bolest při došlapu.
- RTG pánve a kyčle v předozadní projekci + axiální projekci
- CT: jen při negativním RTG nálezu se současným klinickým podezřením
Léčba intrakapsulárních zlomenin:
- konzervativní (19% zlomenin): zlomenina 1. typu dle Gardena u pacientů, kteří dokáží plně odlehčovat. Větší šanci tedy mají mladší jedinci. Pacienti s velkým operačním rizikem ale mají v tomto případě dobrou šanci na zahojení. Riziko avaskulární nekrózy 30%, riziko sekundární dislokace udáváno 10-50%
- časná vertikalizace, maximální možné odlehčení, plná zátěž za 8 týdnů
- operační
- rozhodujeme se mezi osteosyntézou a (hemi)artroplastikou
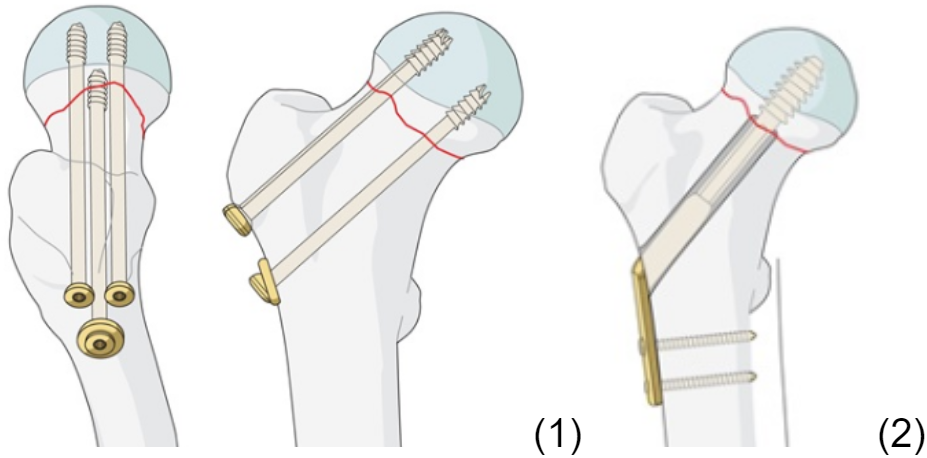
Osteosyntéza
- cílem je zachovat vlastní kyčel a předejít AVN. Proto je ideální provést repozici a syntézu do 6 hodin od úrazu.
- 3 tahové spongiózní šrouby (obr. 1) nebo DHS (Dynamic Hip Screw, obr. 2) nebo proximální femorální hřeb
- repozice zavřená nebo při jejím selhání otevřená; implantáty je samozřejmě nutné zavést z přiměřeně velké incize
- při rozvoji komplikací (AVN, pakloub) lze v druhé době přistoupit k náhradě kyčle
Artroplastika:
- výhodou je definitivní výkon u biologicky starších pacientů; odpadá riziko sekundární dislokace a AVN.
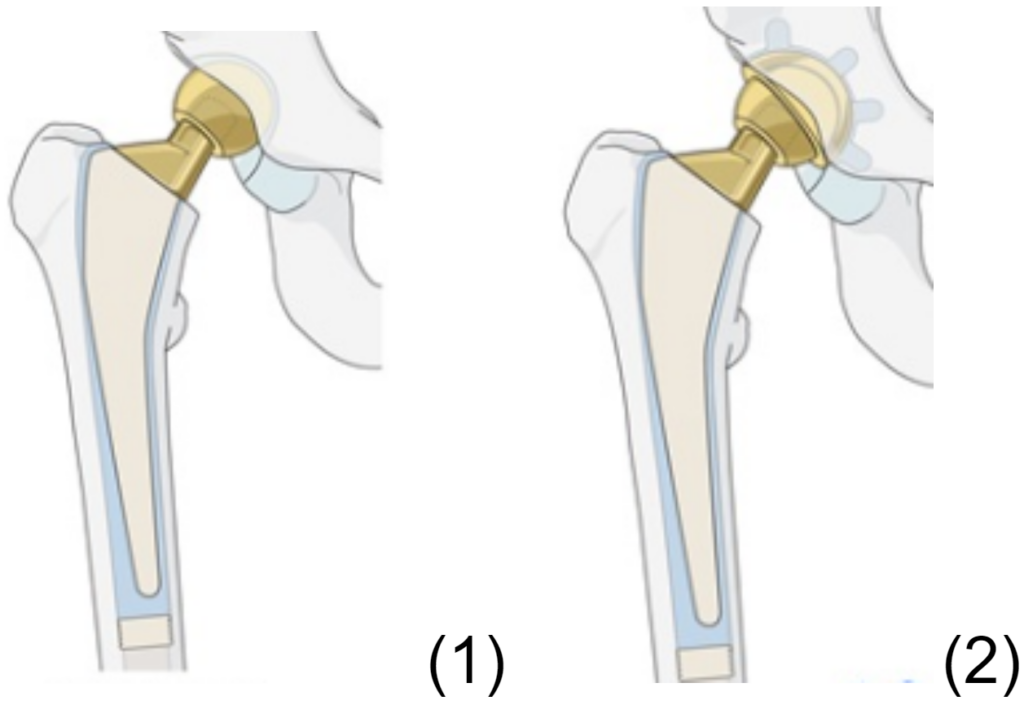
- Dvě možnosti:
- hemiartroplastika: náhrada hlavice a krčku, tz. cervikokapitální endoprotéza (CCEP, obr. 1)
- výhoda oproti TEP: méně zatěžující, kratší a levnější výkon, menší krevní ztráty, možnost okamžitého zatížení u cementované náhrady, menší riziko luxace
- nevýhoda: životnost cca do 10 let; protéza způsobuje erozi acetabula. Dá se s tím vypořádat použitím tzv. modulární protézy. Ta má vyměnitelnou hlavici a pokud je pacient v dobré kondici, je možné při druhé operaci ponechat dřík, vyměnit hlavici a implantovat umělé acetabulum – tedy konverze CCEP na TEP.
- totální endoprotéza (TEP): náhrada hlavice, krčku a acetabula (obr. 2).
- hemiartroplastika: náhrada hlavice a krčku, tz. cervikokapitální endoprotéza (CCEP, obr. 1)
- vzhledem ke své delší životnosti (20 a více let) je ideální pro aktivní zdravé pacienty s vyšší očekávanou délkou života; u pacientů se současnou coxarthrosou.
Dělení TEP a CCEP dle fixace dříku ve dřeňové dutině femuru:
- cementovaná: dřík upevněn pomocí metyl-metakrylátového cementu. Končetinu je možné po operaci ihned plně zatěžovat, což ocení pacienti s vyšším rizikem imobilizačního syndromu. Nevýhodou oproti necementované je mírně vyšší riziko infekce (rozhraní dřík – cement a cement – diafýza), delší operační čas, životnost TEP zkracuje na cca 15 let.
- necementovaná: díky poréznímu povrchu dříku dochází k integraci kosti do protézy. Implantát je dražší, je zatížen vyšším rizikem fraktury diafýzy při jeho zavádění. Pooperační bolest je větší. Operační čas je kratší, peroperační krvácení menší. Vertikalizace s postupnou zátěží během 3 měsíců. Životnost TEP přesahuje 20 let, závisí na míře zatěžování.
Pro kterou metodu operačního ošetření se rozhodneme?
- nedislokované zlomeniny typu Garden I a II řešíme osteosyntézou vyjma indikací ke konzervativní léčbě, viz výše.
Pacienta s dislokovanou zlomeninou přiřaďme do jedné ze čtyř skupin dle jeho vstupního statutu:
- zdravý pacient do cca 65 let věku – osteosyntéza
- “nemocný”* pacient do 65 let nebo s artrózou – TEP
- pacient nad 65 let – TEP, některá pracoviště preferují syntézu u typu Garden III
- pacient nad 80 let nebo očekávaná délka života nepřesahuje 10 let – CCEP
* – má rizikové faktory pro nezhojení zlomeniny: imunodeficit, alkoholismus, kachexie, těžce polymorbidní.
Léčba extrakapsulárních (bazicervikálních) zlomenin krčku: Přistupujeme k ní jako u zlomenin trochanterických, tedy DHS nebo proximální femorální hřeb.
33.3. Zlomeniny trochanterického masivu
Mechanismus úrazu: přímý – pád na bok.
Klasifikace:
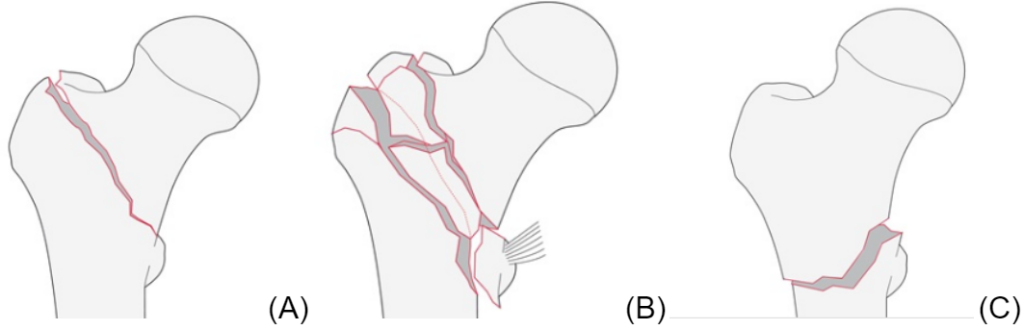
- pertrochanterické: linie lomu prochází oběma trochantery. Nejčastější zlomeniny proximálního femuru (obr. A, B).
- intertrochanterické: linie lomu prochází mezi trochantery. Proximální fragment nese prakticky celý velký trochanter a velká masa svalových úponů znesnadňuje repozici (obr. C).
- dle AO 31-A
Diagnostika: stejný klinický obraz a RTG jako v případě fraktur krčku. Bolestivost spíše nad velkým trochanterem.
Léčba: operační
- zavřená repozice na trakčním stole (Obr. A)
- syntéza proximálním femorálním hřebem (PFN – obr. B) nebo DHS (u stabilních zlomenin – Adamsův oblouk max. s jednou lomnou linií)
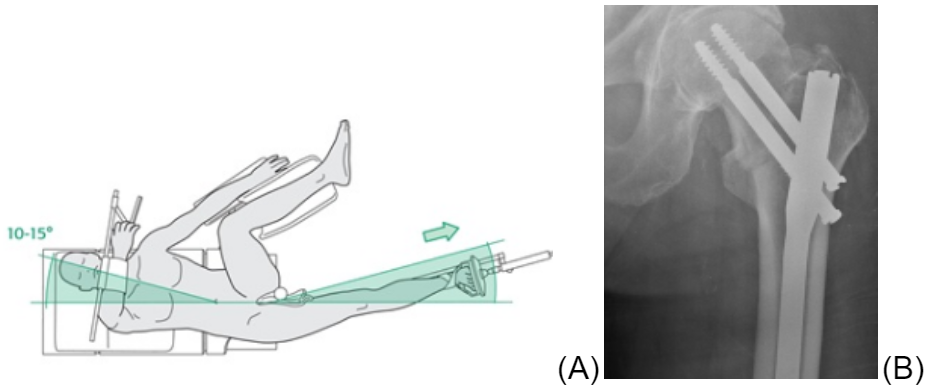
33.4. Subtrochanterické zlomeniny
Oblast do 8 cm distálně od malého trochanteru.
Mechanismus úrazu a diagnostika jsou podobné výše uvedeným zlomeninám. Přibývá tu skupina poraněných mezi 20 – 40 lety, kdy příčinou fraktury je vysokoenergetický úraz, nejčastěji dopravní.
Léčba: Proximální fragment je výrazně osově dislokován (ventrálně tahem m. iliopsoas) a zavřená repozice může být obtížná. Není třeba váhat s otevřenou repozicí pomocí kostního háku či repozičních kleští.
Osteosyntézu provádíme proximálním femorálním hřebem, tentokrát dlouhým. Před jeho vpravením bývá často nutné zafixovat reponované fragmenty pomocí kovových pásek.
VYPRACOVÁVANÁ TÉMATA Z TRAUMATOLOGIE:
- 01. Úraz. Mechanismy vzniku, charakteristika a prevence (ver. 2024)
- 02. Klasifikace zlomenin dlouhých kostí (ver. 2024)
- 03. Operační léčba zlomenin, indikace k operaci, druhy osteosyntéz a náhrad. (ver. 2024)
- 04. Konzervativní (neoperační) léčba zlomenin. (ver. 2024)
- 05. Komplikace zlomenin, poruchy hojení, infekce, Sudeckův syndrom a Volkmannova ischemická kontraktura (ver. 2024)
- 06. Kompartmentový syndrom (ver. 2024)
- 07. Poranění měkkých tkání – kůže, podkoží, svaly, šlachy, vazy (ver. 2024)
- 08. Bodná a střelná poranění (ver. 2024)
- 09. Principy léčení otevřených zlomenin, klasifikace (ver. 2024)
- 10. Polytrauma, klasifikace, timing léčebných postupů (ver. 2024)
- 11. Charakteristika dětských zlomenin a principy léčení (ver. 2024)
- 12. Poranění kloubů, vymknutí kloubů (ver. 2024)
- 13. Zlomeniny páteře, klasifikace, diagnostika, léčba (ver. 2024)
- 14. Poranění pánve (ver. 2024)
- 15. Kraniocerebrální poranění (ver. 2024)
- 16. Orofaciální poranění (ver. 2024)
- 17. Poranění hrudníku (ver. 2024)
- 18. Úrazové hemoperitoneum (ver. 2024)
- 19. Poranění sleziny a jater (ver. 2024)
- 20. Zlomeniny lopatky (ver. 2024)
- 21. Zlomeniny klíční kosti a poranění akromioklavikulárního kloubu (ver. 2024)
- 22. Vymknutí ramenního kloubu (ver. 2024)
- 23. Zlomeniny horního konce pažní kosti (ver. 2024)
- 24. Zlomeniny diafýzy pažní kosti (ver. 2024)
- 25. Zlomeniny distálního konce pažní kosti (ver. 2024)
- 26. Luxace loketního kloubu (ver. 2024)
- 27. Zlomeniny okovce loketní kosti (ver. 2024)
- 28. Zlomeniny a vymknutí horního konce vřetenní kosti (ver. 2024)
- 29. Diafyzární zlomeniny předloktí (ver. 2024)
- 30. Zlomeniny distálního konce vřetenní kosti (ver. 2024)
- 31. Zlomeniny a luxace karpálních kostí (ver. 2024)
- 32. Zlomeniny kostí záprstních a článků prstů (ver. 2024)
- 33. Klasifikace a léčba zlomenin horního konce stehenní kosti (ver. 2024)
- 34. Zlomeniny diafýzy stehenní kosti (ver. 2024)
- 35. Zlomeniny dolního konce stehenní kosti (ver. 2024)
- 36. Poranění extenzorového aparátu kolena (VER. 2024)
- 37. Poranění měkkého kolena (ver. 2024)
- 38. Zlomenina horního konce holenní kosti (ver. 2024)
- 39. Zlomeniny diafýzy holenní kosti (ver. 2024)
- 40. Akutní poranění Achillovy šlachy (ver. 2024)
- 41. Zlomeniny kotníků a poranění vazů hlezenního kloubu (ver. 2024)
- 42. Zlomeniny patní kosti (ver. 2024)
- 43. Zlomeniny nártních kostí a článků prstů (ver. 2024)
- 44. Popáleniny (ver. 2024)
- 45. Hromadné neštěstí, zásady etapového dělení, systém START (ver. 2024)
- 46. Soudobá válečná poranění (ver. 2024)



Buďte první kdo přidá komentář